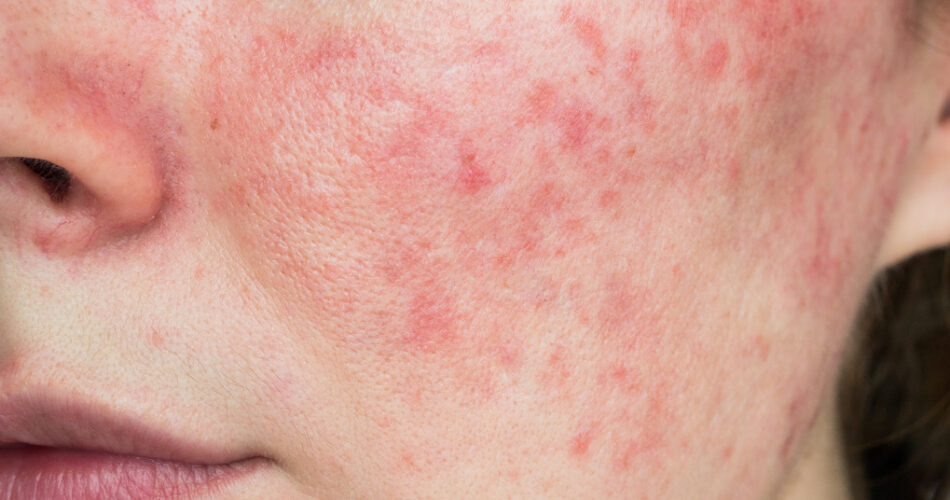
توصل علماء من كلية الطب بجامعة نورث وسترن ومستشفى بريغهام والنساء إلى اكتشاف عيب جزيئي يعزز الاستجابة المناعية المرضية في مرض الذئبة الحمامية الجهازية (الذئبة الحمراء)، وأظهروا في دراسة نُشرت في مجلة “Nature” أن عكس هذا العيب قد يؤدي إلى عكس مسار المرض.
يصيب مرض الذئبة الحمراء أكثر من 1.5 مليون شخص في الولايات المتحدة. وقبل هذه الدراسة الجديدة، كانت أسباب هذا المرض غير واضحة. يمكن أن يؤدي الذئبة الحمراء إلى تلف يهدد الحياة في العديد من الأعضاء بما في ذلك الكلى والدماغ والقلب. وفقًا لباحثين الدراسة، غالبًا ما تفشل العلاجات الحالية في السيطرة على المرض، ولها آثار جانبية غير مرغوبة تتمثل في تقليل قدرة الجهاز المناعي على مكافحة الالت infections.
يقول الدكتور جيهيوك تشوي، المؤلف المشارك في الدراسة وأستاذ مشارك في الأمراض الجلدية في كلية الطب بجامعة نورث وسترن، “حتى هذه النقطة، كان كل علاج للذئبة الحمراء يعتمد على قمع المناعة بشكل عام. من خلال تحديد سبب هذا المرض، وجدنا علاجًا محتملًا لا يمتلك الآثار الجانبية للعلاجات الحالية.”
ويضيف الدكتور ديباك راو، المؤلف المشارك في الدراسة وأستاذ مساعد في الطب بكلية الطب بجامعة هارفارد وطبيب أمراض الروماتويد في مستشفى بريغهام والنساء والمدير المشارك لمركز تحديد الخلايا، “لقد حددنا خللًا أساسيًا في الاستجابات المناعية التي يطورها مرضى الذئبة الحمراء، وحددنا وسطاء محددين يمكنهم تصحيح هذا الخلل لتقليل الاستجابة المناعية الذاتية المرضية.”
في الدراسة، كشف العلماء عن مسار جديد يؤدي إلى المرض في الذئبة الحمراء. هناك تغيرات مرتبطة بالمرض في جزيئات متعددة في دم مرضى الذئبة الحمراء. في النهاية، تؤدي هذه التغييرات إلى تنشيط غير كافٍ لمسار يتحكم فيه مستقبل الهيدروكربون الآريلي (AHR)، الذي ينظم استجابة الخلايا للملوثات البيئية أو البكتيريا أو المستقلبات. يؤدي عدم كفاية تنشيط AHR إلى وجود عدد كبير جدًا من الخلايا المناعية التي تعزز المرض، والتي تسمى الخلايا المساعدة التائية المحيطية، والتي تعزز إنتاج الأجسام المضادة الذاتية المسببة للمرض.
لإثبات إمكانية الاستفادة من هذا الاكتشاف في العلاج، أعاد الباحثون جزيئات تنشيط مستقبل الهيدروكربون الآريلي إلى عينات الدم المأخوذة من مرضى الذئبة الحمراء. يبدو أن هذا يعيد برمجة هذه الخلايا المسببة للذئبة الحمراء إلى خلية تسمى خلية Th22 والتي قد تعزز التئام الجروح الناتجة عن تلف هذا المرض المناعي الذاتي.
يقول الدكتور تشوي، الذي يعمل أيضًا كعضو في مركز روبرت هـ لوري لعلاج السرطان بشكل شامل: “وجدنا أنه إذا قمنا بتنشيط مسار AHR إما باستخدام منشطات جزيئية صغيرة أو الحد من الإنترفيرون الزائد بشكل مرضي في الدم، فيمكننا تقليل عدد هذه الخلايا المسببة للمرض. إذا كانت هذه التأثيرات دائمة، فقد يكون هذا علاجًا محتملًا.”
يخطط تشوي وراو والزملاء بعد ذلك لتوسيع جهودهم لتطوير علاجات جديدة لمرضى الذئبة الحمراء. وهم يعملون الآن على إيجاد طرق لتوصيل هذه الجزيئات إلى الناس بشكل آمن وفعال.
المصدر مجلة nature